
Elektrophysiologische Untersuchungen und Katheterablationen
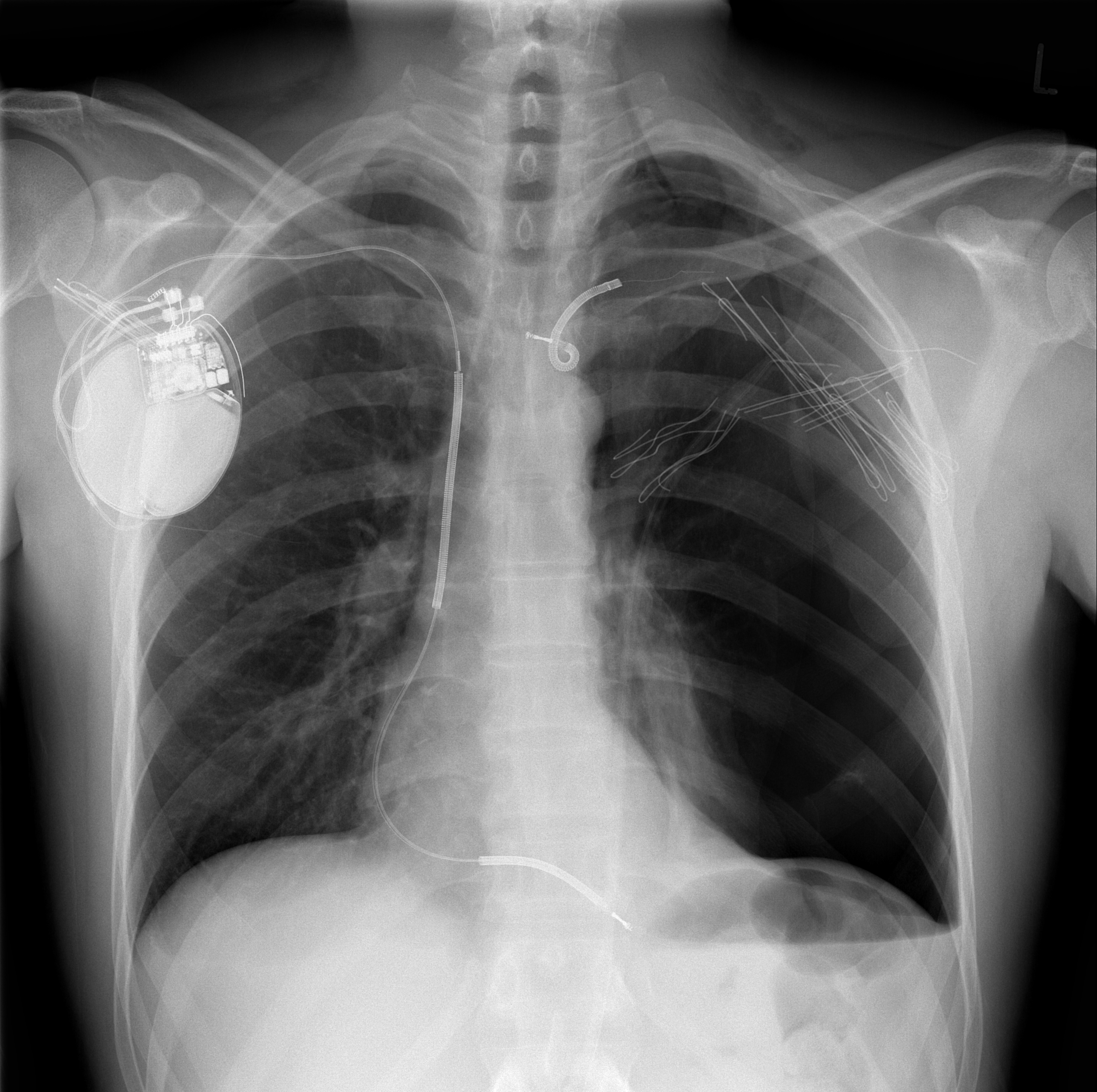
Elektrophysiologische Untersuchung
Das menschliche Herz schlägt 60- bis 100-mal pro Minute, also ca. 86.000- bis 145.000-mal am Tag. Es ist daher nicht überraschend, dass es dabei gelegentlich aus dem Takt kommt. Herzrhythmusstörungen können sehr unterschiedliche Folgen haben, von harmlosen Unregelmäßigkeiten bis zum plötzlichen Herztod. Rhythmusstörungen führen häufig zu Beschwerden und zur Vorstellung in unserer Praxis. Ob diese eine Behandlung erfordern und eventuell eine Gefahr darstellen, zeigen dann weitere Untersuchungen. Bei Patient*innen mit speziellen Herzerkrankungen oder wenn sich eine Bewusstlosigkeit ereignet hat, kann eine so genannte elektrophysiologische Untersuchung sinnvoll sein. Darüber hinaus kann eine Katheterablation (Verödungstherapie) bei vielen Patient*innen die Rhythmusstörungen erfolgreich behandeln und den langfristigen Einsatz von antiarrhythmischen Medikamenten ersparen.
Durch die langjährige Erfahrung von Herrn Prof. Dr. med. D. Thomas als Leiter des Bereichs für Elektrophysiologie am Universitätsklinikum Heidelberg betreuen wir Patient*innen mit allen Formen von Herzrhythmusstörungen und führen in Zusammenarbeit mit der Universitätsklinik in den Räumlichkeiten der Klinik auch Katheterablationen durch. Die Untersuchung erfolgt über die Leiste in örtlicher Betäubung.
Vorhofflimmern - wann kommt die Katheterablation in Frage?
Das Vorhofflimmern ist mit ca. 1,5 Million Betroffenen in Deutschland die häufigste und wichtigste Herzrhythmusstörung. Bei vielen Patient*innen führt das Vorhofflimmern zum „Stolperherz“, zu Herzrasen, zu Luftnot und oft zu einer deutlich verminderten körperlichen Leistungsfähigkeit. Neben medikamentösen Ansätzen ist die Katheterablation des Vorhofflimmerns seit ihrer Erstbeschreibung 1998 eine gut etablierte Therapie geworden. Elektrische Störpotentiale, die aus den Lungenvenen kommend die linke Herzvorkammer erreichen, sind der typische Trigger für Vorhofflimmern. Deren elektrische Isolation stellt das Grundprinzip der Katheterablation des Vorhofflimmerns dar (so genannte „Pulmonalvenenisolation“). Erfolgsraten von bis zu 80% wurden in Langzeitstudien nach Behandlung von Patient*innen mit anfallsartigem Vorhofflimmern berichtet. Bei einem Teil der Patient*innen sind mehrere Ablationssitzungen erforderlich, um dauerhafte Beschwerdefreiheit zu erzielen.
Gutartiges anfallsartiges Herzrasen: AV-nodale Reentrytachykardien und Wolff-Parkinson-White (WPW) Syndrom
Die Katheterablation zur Behandlung von Herzrhythmusstörungen wurde Mitte der 80er Jahre des letzten Jahrhunderts bei WPW-Syndrom in die Therapie eingeführt. Es folgte die Behandlung der „AV-Knoten Reentrytachykardien“ (AVNRT). Patient*innen mit WPW-Syndrom oder AVNRT besuchen Ihren Kardiologen meist im jüngeren und mittleren Lebensalter aufgrund von regelmäßigem Herzrasen mit plötzlichem Beginn und Ende. Bei der Ablation wird eine überschüssige elektrische Leitungsbahn des Herzens, die für die Rhythmusstörung verantwortlich ist unterbunden, so dass kein Herzrasen mehr auftreten kann. Die Katheterablation weist dabei eine hohe Erfolgs- und eine niedrige Komplikationsrate auf.
Typisches Vorhofflattern
Das typische Vorhofflattern stellt eine weitere häufig auftretende Herzrhythmusstörung dar. Mit der Rhythmusstörung können Beschwerden wie Herzstolpern, Leistungsminderung und Luftnot auftreten. Die langfristige Behandlung der Wahl ist die Katheterablation eines Bereichs des elektrischen Erregungskreises in der rechten Herzvorkammer. Die Ablation weist einen exzellenten akuten Erfolg in >97% der Fälle und eine sehr geringe Komplikationsrate von 0,5% auf.
Andere Formen von Vorhofflattern, die kein typisches Erregungsmuster aufweisen, werden als atypisches Vorhofflattern bezeichnet. Auch diese selteneren Herzrhythmusstörungen können mittels Katheterbehandlung therapiert werden. Dies erfolgt in der Regel unter Einsatz eines Computersystems zur dreidimensionalen Darstellung und zur präzisen Ablation.
Herzrhythmusstörungen aus den Herzkammern
Rhythmusstörungen, die Ihren Ursprung in den Herzkammern haben („Kammertachykardien“), sind die häufigste Ursache für den plötzlichen Herztod. Patient*innen mit struktureller Herzerkrankung sind in besonderer Weise gefährdet. Implantierbare Cardioverter-Defibrillatoren (ICDs) sind die wirkungsvollste Maßnahme zur Prävention des plötzlichen Herztodes. Darüber hinaus kann es sinnvoll sein, mit einer Katheterablation die Häufigkeit dieser Herzrhythmusstörungen zu verringern.
Die Mechanismen, die Kammertachykardien zugrunde liegen, sind vielfältig. In einigen Fällen kommt es bei strukturell Herzgesunden zu ungefährlichen Herzrhythmusstörungen. Hier ist eine Katheterablation des Ursprungsortes der Rhythmusstörung die Therapie der Wahl. Zumeist liegt jedoch eine koronare Herzerkrankung mit Narbenbildung im Herzen zugrunde. Der narbige Umbau des Herzens als eine Voraussetzung für das Auftreten von Kammertachykardien kann dann im Rahmen einer Katheterablation analysiert und zielgerichtet verändert werden. Dieser Ansatz ist insbesondere bei Patient*innen mit Herzschwäche sinnvoll, wenn die Kammertachykardien gehäuft auftreten und häufige Behandlungen durch den Defibrillator mittels Elektroschock erfordern.